mort
14 Mai 2023
Comment profiter de mes derniers conseils psy de bien-être
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under addiction-dépendance, alimentation, angoisse, anxiété, épuisement professionnel, bien-être, bonheur, burnout, burn out, burn-out, coaching, confiance en soi, conseils, couple, dépression, estime de soi, F. Duval-Levesque, guérison, harcèlement, hypnose, hypnothérapie, inquiétude, jugement, leadership, liberté, mal-être, malaise, MonPsy, mort, peur, psychiatre, mutuelle, remboursement, psychologue, remboursement, mutuelle, psychopraticien, hypnopraticien, hypnotiseur, psychothérapie cognitive et comportementale (TCC), réflexion, reconversion professionnelle, solitude, souffrance, soutien psychologique, stress, téléconsultation, téléséance, témoignage, technique/protocole | Étiquettes: épuisement professionnel, culpabilité, fatigue, Skype, téléconsultation |Laissez un commentaire
24 mars 2023
Il n’existe vraiment pas de drogués heureux…
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under addiction-dépendance, alimentation, épuisement professionnel, burnout, burn out, burn-out, F. Duval-Levesque, harcèlement, hypnose, hypnothérapie, mal-être, MonPsy, mort, psychologue, remboursement, mutuelle, psychopraticien, hypnopraticien, hypnotiseur, solitude, souffrance, stress, téléconsultation, téléséance | Étiquettes: alcool, amphétamine, culpabilité, ennui, héroïne, jeux, nourriture, sexe |Laissez un commentaire
Il n’existe pas de drogués heureux.
Non, vraiment pas .
 Ils vivent dans un enfer qui se nomme :
Ils vivent dans un enfer qui se nomme :
- alcool
- amphétamine
- héroïne
- nourriture
- sexe
- jeux
- votre produit addictif
Tout un arsenal destiné à tromper cette chose appelée :
- ennui
- solitude
- souffrance
- impossibilité d’accepter la vie telle qu’elle se présente
- votre raison
On s’étourdit d’expédients pour pallier un :
- manque d’amour
- manque d’attention
- masquer une blessure
- briser le cercle infernal de la monotonie
- donner à l’âme de quoi s’exalter.
Une fuite hors de soi
qui commence par la prise inopinée d’un rail de cocaïne,
pour finir dans une orgie de drogues
où se dissout la vie ou ce qu’il en reste…
8 mars 2023
Le deuil périnatal : personne ne devrait vivre seule la perte d’un enfant
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under couple, F. Duval-Levesque, hypnose, hypnothérapie, mal-être, MonPsy, mort, peur, psychologue, remboursement, mutuelle, réflexion, sagesse, solitude, souffrance, stress | Étiquettes: angoisses, colère, culpabilité, fausses couches, grossesses arrêtées, gynécologue, incompréhension, interruptions médicales de grossesse (IMG), interruptions volontaires de grossesse (IVG), pertes in utéro, peur, sentiment d’impuissance, sentiment de vide, solitude, tristesse |Laissez un commentaire
Voici le début d’un intéressant article de la psy Lea Poujol, dont j’ai assuré la formation :
Même si on en parle un peut plus chaque jour, le deuil périnatal reste un événement traumatisant très difficile à surmonter, qui touche un grand nombre de familles.
Il s’agit des pertes in utéro, des fausses couches, des interruptions volontaires de grossesse (IVG), des grossesses arrêtées (l’embryon ne présente plus signe de vie), des interruptions médicales de grossesse (IMG) et des décès à la naissance.
 Dans la majorité des cas, ce sera le gynécologue qui posera le diagnostic et l’annoncera aux parents. C’est lui, en fonction de la problématique, qui expliquera la suite des étapes médicales en fonction du choix des parents.
Dans la majorité des cas, ce sera le gynécologue qui posera le diagnostic et l’annoncera aux parents. C’est lui, en fonction de la problématique, qui expliquera la suite des étapes médicales en fonction du choix des parents.
Survient alors un mélange d’émotions, sentiments, questions, différent selon les situations et les personnes : tristesse, peur, culpabilité, incompréhension, solitude, sentiment de vide, angoisses, colère, sentiment d’impuissance, détresse,…
🌷L’hypnose est un outil important qui peut permettre de libérer
(cliquez ici pour lire la suite)
2 novembre 2022
« J’aperçois la lumière »
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under bien-être, bonheur, espoir, mort, réflexion, témoignage | Étiquettes: au-delà, citation, mort, noir-lumière, outrenoir, peinture, peinture informelle, Rodez, Soulages |Laissez un commentaire
31 octobre 2022
« Pour Halloween en famille, je vous recommande chaudement ce film fantastique : Coco ! »
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under angoisse, bien-être, F. Duval-Levesque, humour, hypnose, hypnothérapie, liberté, MonPsy, mort, réflexion, sagesse, souffrance, soutien psychologique, témoignage | Étiquettes: ancêtres, chamanisme, channeling, contact, mausolée, médium, Mexique, monde des vivants, mort, oussaint, Pays des Morts, spirit |Laissez un commentaire
« Coco », de Lee Unkrich et Adrian Molina, est un film riche en surprises !
Il fourmille de créativité, de trouvailles visuelles, de références culturelles, de détails raffinés et succulents.
Miguel rêve de devenir un musicien accompli, mais sa famille s’y oppose fermement.
Un étrange concours de circonstances le propulse au Pays des Morts.
Il y rencontre Hector, gentil garçon un peu filou sur les bords. Leur voyage extraordinaire leur révèlera la véritable histoire qui se cache derrière celle de la famille de Miguel…
 En pleine Fête des morts, à Santa Cecilia. Depuis quatre générations, la musique est interdite au sein de la famille de Miguel Rivera.
En pleine Fête des morts, à Santa Cecilia. Depuis quatre générations, la musique est interdite au sein de la famille de Miguel Rivera.
Alors que le garçon de 12 ans rêve de devenir un guitariste aussi talentueux que son idole Ernesto de la Cruz, sa famille veut le voir prendre la relève de la cordonnerie créée par son arrière-arrière-grand-mère Imelda, la mère de son arrière-grand-mère Coco encore en vie.
Décidé à prouver son talent durant le concours du Jour des Morts, Miguel entre par effraction dans le mausolée d’Ernesto, mort accidentellement des années auparavant, pour emprunter sa guitare.
Au moment où il joue un accord tout en marchant sur des pétales de rose d’Inde, il se retrouve propulsé au Pays des Morts. Miguel apprend qu’il doit obtenir la bénédiction d’un de ses ancêtres avant l’aube, sinon il deviendra un squelette bloqué dans cet étonnant endroit jusqu’à ce qu’il disparaisse après être tombé dans l’oubli dans le monde des vivants.
Aidé du filou Hector, Miguel débute un extraordinaire voyage au bout duquel l’attend une importante vérité cachée concernant sa famille…
Film d’animation fantastique des Studios Disney, à destination des jeunes cinéphiles amateurs de sensations fortes (à partir de 8 ans), et des adultes 🙂
12 octobre 2022
Comment survivre à une attaque nucléaire
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under angoisse, anxiété, épuisement professionnel, burnout, burn out, burn-out, conseils, espoir, F. Duval-Levesque, inquiétude, mort, peur, réflexion, souffrance, stress | Étiquettes: activation neutronique, alerte nucléaire, apocalypse, bombe nucléaire, missiles, radiations, radiosensibilité, rayonnement, simulateur Nukemap, souffle de l'explosion, syndrome d'irradiation, zone létale |Laissez un commentaire
Vous pensiez passer une journée tranquille…
Soudain : les sirènes retentissent.
La télévision s’arrête, flash spécial.
C’est confirmé, des missiles nucléaires se dirigent sur Paris (et toutes les grandes villes de France).
Vous n’avez que quelques minutes pour vous préparer, et… et vous allez faire BEAUCOUP D’ERREURS !
Ca on le sait car le 13 Janvier 2018 à Hawaii, par erreur, une alerte nucléaire a été déclenché…, les gens ont fait N’IMPORTE QUOI !
Je vous explique donc, tout ce qu’il ne faut pas faire … pour survivre à une attaque nucléaire.
En cas d’alerte nucléaire, le gouvernement français recommande de :
- Se mettre rapidement à l’abri dans un bâtiment en dur
- Se tenir informé via les médias et les réseaux sociaux
- Ne pas aller chercher les enfants à l’école
- Limiter ses communications téléphoniques
- Prendre des comprimés d’iode stable sur instruction du préfet et selon la posologie
- Se préparer à une éventuelle évacuation
1 octobre 2022
Ce que vous ignorez sur la dépression
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under anxiété, épuisement professionnel, burnout, burn out, burn-out, confiance en soi, dépression, estime de soi, F. Duval-Levesque, harcèlement, inquiétude, jugement, lassitude, mal-être, malaise, MonPsy, mort, peur, psychologue, remboursement, mutuelle, séance à distance, solitude, souffrance, soutien psychologique, stress, téléconsultation, téléséance | Étiquettes: abattement, accouchement, alcool, Alzheimer, anxiolytiques, appétit, épisode dépressif, épuisement professionnel, baby blues, culpabilité, déprime, détresse, dévalorisation, fatigabilité, hallucinations, hypnotiques, idées délirantes, inutilité, manquer d'énergie, parkinson, perte de confiance en soi et d'estime de soi, perte du désir, pessimmisme, pleurs, psychiatre, Psychiatre-addictologue, psychologue, repli sur soi, retentissement professionnel, sommeil, suicide, tristesse, troubles psychologiques |Laissez un commentaire
Il est important de détecter précocement un premier épisode dépressif car le traitement permet alors d’atténuer rapidement les symptômes.
Une dépression traitée tardivement peut entraîner des complications.
 Quand évoquer un épisode dépressif ?
Quand évoquer un épisode dépressif ?
La dépression se caractérise par une association de symptômes, différente d’une personne à l’autre.
Dans tous les cas, ces symptômes, plus ou moins sévères, sont présents presque chaque jour, durent au moins deux semaines, sont source de détresse et ont un retentissement professionnel, social et familial. On parle alors d’épisode dépressif caractérisé et non de simple « déprime » ou réaction dépressive passagère.
Lors d’un état dépressif, la personne se plaint d’au moins deux symptômes parmi ceux-ci :
- une tristesse constante, une humeur dépressive qui dure presque toute la journée et qui se répète pratiquement tous les jours depuis au moins deux semaines. Elle peut s’accompagner de pleurs
- un abattement et une perte d’intérêt et de plaisir pour des activités du quotidien et aussi pour les activités habituellement agréables
- une réduction de l’énergie ou une fatigabilité anormale. La personne souffre d’une fatigue intense, souvent dès le matin et a l’impression de manquer d’énergie en permanence. Cette fatigue n’est pas améliorée par le repos ou le sommeil.
D’autres troubles (au moins deux) sont présents dans la dépression :
- une dévalorisation de soi, une perte de confiance en soi et d’estime de soi, un sentiment d’inutilité ;
- un sentiment d’inutilité et une culpabilité excessive et injustifiée
- une vision du futur et de la vie très négative avec des perspectives pessimistes
- des pensées autour de la mort en général, et parfois autour du suicide
- une diminution de la capacité de concentration, d’attention et de mémorisation
- une dégradation du sommeil. Il devient peu réparateur, souvent trop court avec des réveils précoces, le matin
- une perte de l’appétit qui peut entraîner un amaigrissement.
La dépression peut retentir sur l’organisme et être responsable de douleurs multiples, de perturbations sexuelles avec perte du désir et du plaisir sexuel, d’un ralentissement de l’activité ou au contraire d’une agitation.
La personne dépressive n’a pas toujours conscience de sa maladie. C’est l’entourage ou le médecin au cours d’une consultation qui évoquent le diagnostic d’épisode dépressif.
La dépression chez les personnes âgées
Chez les personnes âgées, la dépression comporte un risque suicidaire élevé. Il est donc important de reconnaître rapidement un épisode dépressif qui se traduit plutôt par :
- des plaintes physiques (fatigue, perte d’appétit, repli sur soi…)
- des troubles dits cognitifs (troubles de la mémoire ou de l’attention).
Un épisode dépressif peut survenir dans l’évolution d’une maladie d’Alzheimer ou d’une maladie de Parkinson ou, au contraire, en être le premier symptôme.
La dépression chez l’enfant et l’adolescent
La dépression existe aussi chez l’enfant et l’adolescent et elle s’exprime de manière spécifique.
Chez l’enfant, la dépression peut se manifester par des comportements de retrait, d’absence ou, au contraire, d’irritabilité, d’agitation, par des plaintes répétées qui concernent le corps (douleur à répétition…)
Chez l’adolescent, la dépression peut apparaître sous forme :
- de troubles de l’humeur avec tristesse, abattement, découragement, pleurs fréquents, angoisse envahissante. L’adolescent est grincheux, colérique, agressif, « sur les nerfs »… ou au contraire indifférent, sans motivation, sans entrain et en retrait de tout
- de troubles de la perception de soi. L’adolescent est envahi par des idées de dévalorisation, de culpabilité, par le sentiment de ne pas être aimé, par des désirs de mort. Les idées suicidaires font souvent partie des symptômes de la dépression de l’adolescent
- de symptômes physiques très souvent présents. L’adolescent présente des troubles du comportement alimentaire (anorexie ou boulimie), des insomnies, une somnolence anormale dans la journée, des maux de ventre, des malaises à répétition, une agitation avec impossibilité à rester assis, tortillement des mains…
- d’un désinvestissement scolaire, d’un arrêt des activités de loisir, d’un isolement
- de comportements nuisibles pour leur santé : abus d’alcool, de drogues, de médicaments (anxiolytiques, hypnotiques), usage immodéré d’internet, des réseaux sociaux, des jeux vidéos, prises de risque dans les comportements sexuels, fugues.
La dépression après un accouchement
Il est fréquent qu’après la naissance de son enfant, la maman présente des émotions vives marquées par un peu de tristesse et des pleurs incontrôlés : c’est le baby blues qui passe rapidement.
Cependant, certaines femmes présentent des troubles de l’humeur persistants et une dépression du post-partum s’installe. Une prise en charge rapide est nécessaire pour soigner la maman et lui permettre d’établir une relation de qualité avec son nourrisson.
Le diagnostic de la dépression
Il est difficile de juger par soi-même de son état psychologique. L’évaluation par un médecin est indispensable.
Le médecin peut utiliser des outils d’évaluation (questionnaires) pour poser le diagnostic d’épisode dépressif caractérisé. Il existe également un auto-questionnaire que la personne dépressive peut utiliser pour mieux formuler ses plaintes. Le médecin recherche l’existence d’une maladie associée et interroge la personne sur son passé et celui de sa famille. Si elle l’accepte, le médecin peut aussi s’entretenir avec certains de ses proches.
Il évalue la sévérité de l’épisode dépressif :
- est-il léger, modéré ou sévère ?
- quel est le retentissement sur la vie quotidienne, familiale et professionnelle ?
- existe-t-il un risque suicidaire ?
- y a t-il d’autres manifestations psychologiques associées : hallucinations, idées délirantes ?
Le diagnostic d’épisode dépressif caractérisé est posé :
- quand les signes durent plus de quinze jours ;
- quand, durant cette période, chaque jour ou presque, la personne se sent triste, sans espoir ou a perdu ses centres d’intérêt ;
- quand cet état de souffrance est associé à plusieurs autres symptômes de la dépression.
4 juillet 2022
Comment essayer de vivre avec sagesse
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under angoisse, Avis, bien-être, bonheur, confiance en soi, conseils, croyance, espoir, F. Duval-Levesque, guérison, inquiétude, jugement, lassitude, liberté, mal-être, mort, peur, réflexion, sagesse, solitude, soutien psychologique, stress, témoignage | Étiquettes: "réfléchir soi-même", certitudes, considérations philosophiques des Anciens, d’espoir et de consolation, désir, dialogue avec soi-même, discernement, expérience humaine, haine, injustice, peine, Platon, quête de vérité et de beauté, raisonnements, ressources pérennes, savoirs, Sénèque ou Confucius, sensibilité, simplicité, tempérance, tumulte, vertu |Laissez un commentaire
Vivre en sage…

Les siècles passent et les savoirs se renouvellent ; mais Platon, Sénèque ou Confucius résonnent toujours.
D’où vient leur permanence ?
Comment expliquer que leurs raisonnements puissent traverser l’épaisseur de l’histoire ?
Une grande réponse tient à leur matière première, l’expérience humaine.
Les grands traits de notre condition se prolongent de siècle en siècle : le désir et la haine, le sentiment d’injustice et de peine, la quête de vérité et de beauté, la tempérance et la démesure, la force et la ruse, le besoin d’amour, d’espoir et de consolation, l’effroi face à la mort…
Face à ces invariants, les considérations philosophiques des Anciens, comme aussi leurs mythes ou leurs tragédies, recèlent des ressources pérennes. Les philosophes nous lèguent des outils pour démêler nos confusions. Ils offrent des trésors de sagesses, dans un style clair et sensible, pour gouverner nos vies – et notre monde – avec plus de discernement, de profondeur et de vertu.
Plus de simplicité.
Chacun à leur manière, ces auteurs s’immisçaient dans la vie de leurs disciples pour transformer de l’intérieur leur sensibilité, leur manière de voir le monde et de vivre parmi les autres.
Cette intention travaille leur œuvre, et nous travaille par ricochet à 2 500 ans de distance.
Dans nos vies bruyantes, voici ce que nous propose la lecture de leurs œuvres : un théâtre en marge du monde, à l’écart de son tumulte et de ses influences, où l’on peut enfin se poser, questionner nos choix individuels et collectifs et engager un dialogue avec soi-même.
Quitte à remettre sur le métier, quels que soient votre âge et votre histoire, vos certitudes et votre éducation. Il existe, dans la langue française, de beaux mots pour désigner cette attitude : « réfléchir soi-même », et prendre le temps pour cela.
.
-> Les séances se font à mon cabinet toulousain, ou en téléconsultation (par Skype, WhatsApp, Zoom), ou au domicile de mon client. Plus d’informations utiles pour résoudre votre problème en cliquant sur les liens en haut de ce blog « duvallevesque-psychotherapie-hypnose.fr ». Mailez-moi ou appelez-moi pour tout conseil dont vous avez besoin. Tout finira par s’arranger 🙂
23 mars 2022
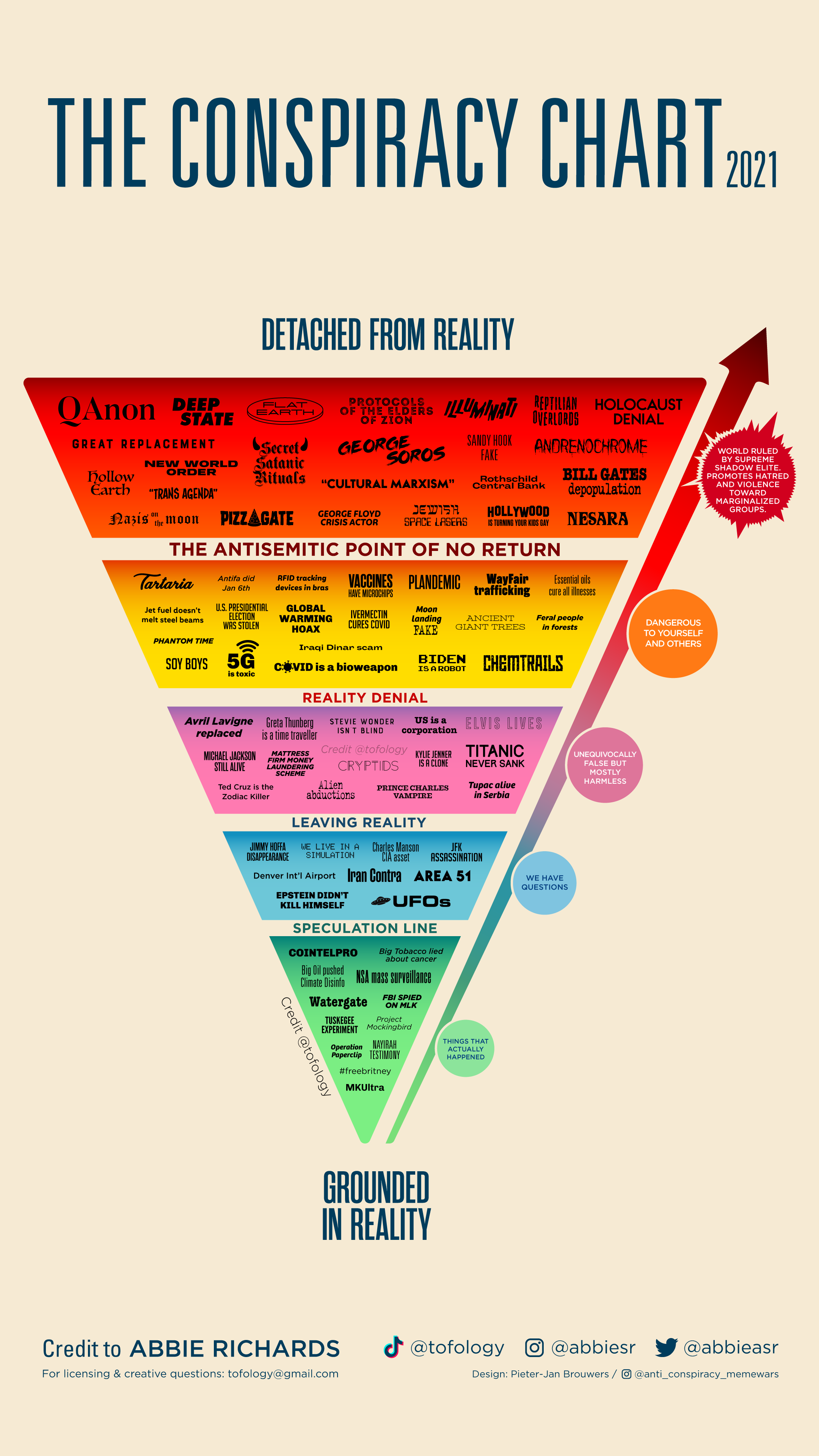
Ou vous situez-vous par rapport à la réalité ?
Posted by F. Duval-Levesque (hypnothérapeute, psychopraticien & coach depuis octobre 1988) under angoisse, anxiété, covid, croyance, inquiétude, jugement, liberté, mal-être, mort, pandémie, peur, réflexion | Étiquettes: accord secret, anti-système, complot, conspiration, danger, déni, désinformation, manipulation, minorité, oppression, secte, spéculation, vaccin |Laissez un commentaire



Vous devez être connecté pour poster un commentaire.